Οι όζοι είναι πολύ συνηθισμένο εύρημα στον θυρεοειδή αδένα. Στις περιοχές που δεν υπάρχει έλλειψη ιωδίου, περίπου 5-7% του πληθυσμού έχει όζους στο θυρεοειδή που μπορούν να ψηλαφηθούν. Στις περιοχές που υπάρχει έλλειψη ιωδίου, αυτό το ποσοστό είναι σημαντικά μεγαλύτερο. Στην Ελλάδα, μέσω μιας συνηθισμένης διατροφής, προσλαμβάνει κάποιος αρκετή ποσότητα ιωδίου ώστε να μην έχει πρόβλημα λόγω αυτού ο θυρεοειδής.
Οι ψηλαφητοί όζοι, μπορεί να είναι το πρώτο εύρημα ενός καρκίνου του θυρεοειδούς. Πάντως, η συντριπτική πλειοψηφία των όζων, περίπου 95%, είναι καλοήθεις.
Είναι φυσιολογικό, όταν κάποιος παρατηρεί ότι υπάρχει κάποιος όζος στο λαιμό να τρομάζει, γι’ αυτό είναι σημαντικό να γίνεται μια σωστή διερεύνηση, που να ξεχωρίζει τους όζους εκείνους που χρειάζονται παραπάνω προσοχή, από τη μεγάλη πλειοψηφία των όζων που είναι εντελώς ακίνδυνοι, έτσι ώστε και ο ασθενής να νιώθει ότι δεν έχει διαφύγει κάτι της προσοχής του γιατρού.
Οι όζοι δεν αποτελούν από μόνοι τους ασθένεια, αλλά είναι εκδήλωση μιας προϋπάρχουσας πάθησης του θυρεοειδούς ή ακόμα και φυσιολογική κατάληξη στον κύκλο της ζωής των θυλακίων του θυρεοειδούς.
Ένας αρχικός διαχωρισμός των όζων είναι ανάλογα με τον αριθμό τους, σε μονήρη και πολλαπλούς και ανάλογα με τον τύπο των κυττάρων που περιέχουν σε κακοήθεις και καλοήθεις.
Καλοήθεις όζοι μπορεί να είναι:
– υπερπλαστικοί, κολλοειδείς
– φλεγμονώδεις, θυρεοειδίτιδες (οξεία, υποξεία, χρόνια ή ινώδης φλεγμονή)
– καλοήθεις υπερπλασίες, όπως αδένομα και κύστεις
Κακοήθεις όζοι είναι:
– ο καρκίνος του θυρεοειδούς (θηλώδες, θυλακιώδες, μυελοειδές και αναπλαστικό καρκίνωμα)
– οι μεταστάσεις άλλων καρκίνων ή λεμφώματος
Οι όζοι μπορούν επίσης να διαχωριστούν ανάλογα με το αν είναι ενεργοί ορμονικά σε αυτόνομους/τοξικούς/θερμούς και σε ψυχρούς όζους.
Συμπτώματα
Επειδή ο θυρεοειδής βρίσκεται τόσο κοντά στην τραχεία και τον οισοφάγο, μπορεί ένας όζος να πιέζει τις γειτονικές δομές και να προκαλεί μηχανικά δυσκολία στην αναπνοή ή την κατάποση. Αυτό συμβαίνει στις περιπτώσεις που οι όζοι είναι τόσο μεγάλοι που προκαλούν τη διόγκωση όλου του θυρεοειδή αδένα.
Σε περίπτωση που κάποιος όζος είναι «θερμός», λειτουργεί δηλαδή αυτόνομα χωρίς να ελέγχεται από την υπόφυση και υπερπαράγει ορμόνες, τότε ο ασθενής έχει συμπτώματα υπερθυρεοειδισμού. Αυτά συνήθως είναι:
- Εξάψεις
- Ανησυχία
- Τρόμος (τρέμουλο)
- Απώλεια βάρους
- Αυξημένη εφίδρωση
- Ταχυκαρδίες
- Διάρροιες
Διερεύνηση
Μια ολοκληρωμένη διερεύνηση ενός ή πολλαπλών όζων του θυρεοειδούς περιλαμβάνει προσεκτικό ιστορικό, κλινική εξέταση (ψηλάφηση), υπέρηχο θυρεοειδούς, σπινθηρογράφημα σε κάποιες περιπτώσεις και βιοψία του όζου μέσω παρακέντησης.
Στο ιστορικό υπάρχουν κάποια στοιχεία που μπορεί να κατευθύνουν τη διερεύνηση και βάζουν την υποψία κακοήθειας ή όχι. Στοιχεία που είναι υπέρ του καλοήθους όζου είναι:
- η κληρονομικότητα για βρογχοκήλη και αυτοάνοση θυρεοειδίτιδα
- τα συμπτώματα υπέρ ή υποθυρεοειδισμού
- η ευαισθησία κατά την ψηλάφηση του όζου
- αν ο όζος είναι μαλακός και ευκίνητος
- οι πολλαπλοί όζοι όπου κάποιος δεν ξεχωρίζει ιδιαίτερα.
Αντίθετα, στοιχεία που βάζουν την υποψία κακοήθειας είναι:
- αν ο όζος είναι σκληρός, με ανώμαλη επιφάνεια και αμετακίνητος
- αν υπάρχουν διογκωμένοι λεμφαδένες στην περιοχή του λαιμού
- αν συνυπάρχει πόνος κατά την κατάποση ή αν η φωνή είναι βραχνή
- πρωτοεμφανιζόμενος όζος σε άτομα κάτω των 16 ή άνω των 60 ετών
- το ανδρικό φύλο
- ιστορικό έκθεσης σε ακτινοβολία στην περιοχή του λαιμού, ιδιαίτερα κατά την παιδική ηλικία
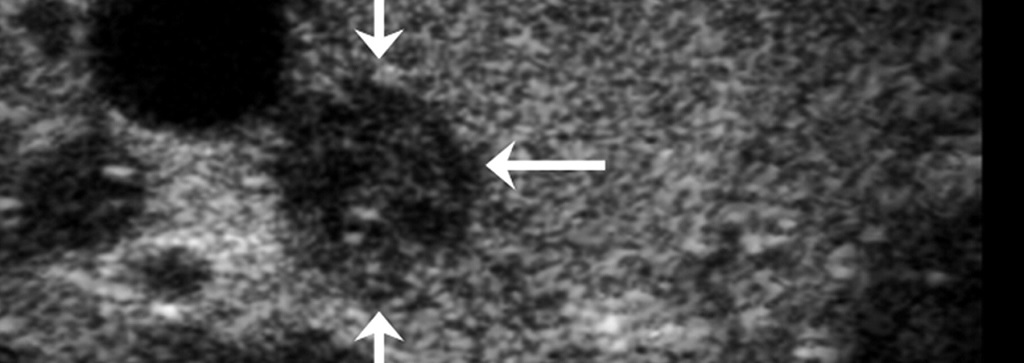
Στην κλινική εξέταση εντοπίζουμε με την ψηλάφηση τους όζους και διακρίνουμε τα χαρακτηριστικά τους (κινητικότητα, σύσταση, ευαισθησία κτλ) καθώς και πόσοι όζοι είναι ψηλαφητοί. Επειδή μπορεί να υπάρχουν όζοι, παρ’όλ’αυτά να μην ψηλαφώνται, πρέπει να γίνεται συμπληρωματικός υπέρηχος που δείχνει ακριβώς την ανατομία του θυρεοειδή, πόσοι όζοι υπάρχουν, τι χαρακτηριστικά έχουν και τι σχέση έχουν με τις γειτονικές δομές.
Στον υπέρηχο υπάρχουν κάποια πολύ συγκεκριμένα χαρακτηριστικά που πρέπει να μελετώνται σε κάθε όζο και δείχνουν πόσο πιθανό είναι να είναι κάποιος όζος ύποπτος. Η ηχογένεια, η αιμάτωση, η ύπαρξη αποτιτανώσεων, τα σαφή ή ασαφή όρια, το αν υπάρχει κυστικό κομμάτι και η ύπαρξη ή όχι ενός «δαχτυλιδιού» γύρω από τον όζο είναι αυτά τα χαρακτηριστικά. Με τα σύγχρονα μηχανήματα υπερήχων, δίνεται και η δυνατότητα της ελαστογραφίας, που είναι μια μέθοδος που δείχνει πόσο πιο σκληρός είναι ο κάθε όζος σε σχέση με το φυσιολογικό θυρεοειδή. Όσο πιο σκληρός είναι ένας όζος τόσο πιο ύποπτος είναι.
Όλα αυτά τα χαρακτηριστικά μπορούν να βάλουν την υποψία ή όχι ότι ένας όζος μπορεί να είναι κακοήθης. Δε μπορούμε όμως να είμαστε σίγουροι μόνο από την εικόνα στον υπέρηχο. Γι’ αυτό υπάρχουν πρωτόκολλα σύμφωνα με τα οποία οι όζοι που είναι πάνω από 1 εκατοστό σε μέγεθος, ακόμα και αν δεν έχουν ύποπτα χαρακτηριστικά, αλλά και όζοι κάτω του ενός εκατοστού αλλά με ύποπτα χαρακτηριστικά, πρέπει να παρακεντώνται.
Η μελέτη της βιοψίας μέσω της παρακέντησης είναι πιο σίγουρος τρόπος να διαγνωστεί μια κακοήθεια ή να αποκλειστεί ότι πρόκειται για καρκίνο. Σε περίπτωση που υπάρχουν πολλοί όζοι ή ο όζος που μας ενδιαφέρει δεν είναι εύκολα ψηλαφητός, η παρακέντηση πρέπει να γίνεται ταυτόχρονα με υπέρηχο.
Τα αποτελέσματα της παρακέντησης κατηγοριοποιούνται σύμφωνα με το σύστημα Bethesda ως εξής:
| Κατηγοριοποίηση κατά Bethesda | Κίνδυνος κακοήθειας (%) |
| 1. Μη διαγνωστική εξέταση (πρέπει να επαναληφθεί) | |
| 2. Καλοήθης | < 1 |
| 3. Ατυπία ασαφούς σημασίας | 5-10 |
| 4. Υποψία θηλώδους κακοήθειας | 15-30 |
| 5. Υποψία κακοήθειας γενικότερα | 60-75 |
| 6. Κακοήθεια | 97-99 |
Οι διάφορες διαγνώσεις που βρίσκονται με τη βιοψία είναι η αυτοάνοση θυρεοειδίτιδα (Hashimoto), οι κολλοειδείς όζοι, η υποξεία θυρεοειδίτιδα, οι κύστεις, ο καρκίνος του θυρεοειδούς και οι μεταστάσεις από άλλους καρκίνους ή το λέμφωμα στο θυρεοειδή.
Άλλες απεικονιστικές εξετάσεις
Όταν ο όζος δε μπορεί να φανεί ολόκληρος στον υπέρηχο λόγω μεγάλου μεγέθους, ειδικά όταν ο θυρεοειδής είναι τόσο μεγάλες που εκτίνεται κάτω από το επίπεδο της κλείδας και πίσω από το στέρνο, γίνεται συμπληρωματικά αξονική τομογραφία.
Αν ταυτόχρονα με την παρουσία όζου/όζων έχουμε δει στις αιματολογικές εξετάσεις εικόνα υπερθυρεοειδισμού, άρα υποψιαζόμαστε ότι κάποιος όζος είναι θερμός, κάνουμε σπινθηρογράφημα θυρεοειδούς. Στην εξέταση αυτή φαίνεται η λειτουργία του αδένα και φαίνεται καθαρά αν κάποιος όζος υπερλειτουργεί.
Σε κάποιες περιπτώσεις καρκίνων θυρεοειδούς, χρησιμοποιείται η εξέταση ΡΕΤ για να φανεί η εξάπλωση του καρκίνου και να φανεί αν κάποιος όζος είναι μεταστατικός. Αν η εξέταση ΡΕΤ γίνει για άλλο λόγο μπορεί να υπάρξει τυχαίο εύρημα στο θυρεοειδή. Αυτό πρέπει οπωσδήποτε να διερευνηθεί, καθώς σε ένα σημαντικό ποσοστό αυτά τα “τυχαιώματα” μπορεί να είναι κακοήθη.
Εργαστηριακές εξετάσεις
Οι απεικονιστικές εξετάσεις δείχνουν τη μορφή του θυρεοειδή και πρέπει πάντα να συνδυάζονται με αιματολογικές εξετάσεις για να έχουμε πλήρη εικόνα και της λειτουργίας του αδένα.
Οι εξετάσεις που έχουν σημασία όταν γίνεται διερεύνηση όζων είναι:
Η TSH, η Τ4 και η Τ3. Έτσι βλέπουμε αν υπάρχει εικόνα υπολειτουργίας ή υπερλειτουργίας. Η υπερλειτουργία για παράδειγμα είναι πολύ σπάνια σε κακοήθειες, οπότε μειώνει και την υποψία ότι κάποιος όζος μπορεί να είναι κακοήθης.
Τα anti-TPO και anti-TG αντισώματα. Εδώ βλέπουμε πόσο πιθανή είναι μια αυτοάνοση θυρεοειδίτιδα που θα μείωνε τις πιθανότητες κακοήθειας. Επίσης, τα anti-TG αντισώματα έχουν ιδιαίτερη σημασία, καθώς εμφανίζονται και σε κακοήθειες και η ύπαρξή τους κάνει μη αξιολογήσιμη την εξέταση της θυρεοσφαιρίνης (TG) που αναφέρεται αμέσως παρακάτω.
Η θυρεοσφαιρίνη (TG) αν είναι αυξημένη μπορεί να προέρχεται από κάποια κακοήθεια. Έχει μεγαλύτερη σημασία πάντως στην παρακολούθηση κάποιου καρκίνου, μετά από χειρουργείο ή άλλη θεραπεία, όπου αν η θυρεοσφαιρίνη έχει αρχικά μειωθεί και αρχίζει να ανεβαίνει πάλι, βάζει την υποψία υποτροπής. Σε περίπτωση που υπάρχουν αντισώματα anti-TG, η θυρεοσφαιρίνη δεν μπορεί να αξιολογηθεί γιατί μπορεί να έχουμε ψευδώς υψηλά αποτελέσματα, λόγω των αντισωμάτων.
Η καλσιτονόνη είναι μία εξέταση που έχει σημασία, ειδικά όταν υπάρχει υποψία μυελοειδούς καρκίνου του θυρεοειδούς, γι’ αυτό πρέπει να περιλαμβάνεται σε κάθε υποψία κακοήθειας σε κάποιο όζο.
Θεραπεία – αντιμετώπιση
Η αντιμετώπιση κάθε όζου εξαρτάται κυρίως από το αποτέλεσμα της παρακέντησης και την κατηγοριοποίηση κατά Bethesda.
Bethesda 1
Στην κατηγορία αυτή, το υλικό που ελήφθη κατά την παρακέντηση δεν ήταν αρκετό για μια σίγουρη διάγνωση. Άρα πρέπει να επαναλαμβάνεται η διαδικασία της παρακέντησης.
Bethesda 2
Στην κατηγορία αυτή, η κυτταρολογική εξέταση μετά την παρακέντηση έδειξε ότι πρόκειται για καλοήθεις αλλοιώσεις όπου ο κίνδυνος κακοήθειας είναι ελάχιστος (1%). Αν ο όζος είναι σχετικά μικρός και δεν προκαλεί μηχανικά προβλήματα, πχ να πιέζει την τραχεία ή τον οισοφάγο και να δημιουργεί προβλήματα στην αναπνοή και κατάποση αντίστοιχα, αρκεί η παρακολούθηση με υπέρηχο και εξετάσεις ανά τακτά διαστήματα. Αν ο όζος παραμένει σταθερός σε μέγεθος ακόμα και μετά από χρόνια, μπορούν τα μεσοδιαστήματα μεταξύ των υπερήχων να μεγαλώνουν.
Αν ένας καλοήθης όζος είναι αρκετά μεγάλος ώστε να προκαλεί προβλήματα λόγω μεγέθους στην αναπνοή ή την κατάποση, πρέπει ο ασθενής να παραπέμπεται σε χειρουργό για να συζητήσει το ενδεχόμενο να αφαιρεθεί κομμάτι ή και ολόκληρος ο θυρεοειδής. Επίσης, μπορεί ένας όζος να έχει αντιαισθητικό αποτέλεσμα και να ενοχλεί έναν ασθενή λόγω κάποιου εξογκώματος που φαίνεται στο λαιμό. Και αυτό πρέπει να λαμβάνεται υπόψη και να συζητείται με τον ασθενή, εφόσον το επιθυμεί, το ενδεχόμενο χειρουργείου.
Σε περίπτωση που συνυπάρχει υποθυρεοειδισμός, πρέπει να ξεκινάμε τη θεραπεία με Τ4, καθώς όσο πέφτει η TSH τόσο μπορεί να μειώνεται το μέγεθος κάποιου όζου.
Bethesda 3
Στην κατηγορία αυτή υπάρχει κάποια ατυπία στη βιοψία, που όμως είναι σχετικά ασαφής και το ενδεχόμενο κακοήθειας είναι 5-10%. Εδώ ή θα πρέπει να επαναλαμβάνεται η παρακέντηση σχετικά σύντομα ή, σε περίπτωση αμφιβολίας, να προχωράμε σε χειρουργείο.
Bethesda 4-6
Εδώ το ενδεχόμενο κακοήθειας είναι αρκετά μεγάλο ή ακόμα και σίγουρο, επομένως η καλύτερη αντιμετώπιση είναι το χειρουργείο. Σημαντικό ρόλο παίζει τι είδους καρκίνος είναι αυτός που έχει εντοπιστεί, καθώς και τι θα δείξει η βιοψία μετά την αφαίρεση του θυρεοειδούς για να προγραμματιστεί περαιτέρω θεραπεία ή διερεύνηση. Σε κάποιους τύπους καρκίνου, προηγείται η ακτινοθεραπεία ή η χημειοθεραπεία του χειρουργείου. Αν βρεθεί ότι πρόκειται για μετάσταση από κάποιον άλλο καρκίνο, τότε ρόλο παίζει για πόσο εκτεταμένη νόσο πρόκειται. Σε κάθε περίπτωση, χρειάζεται καλή συνεργασία μεταξύ ενδοκρινολόγου, χειρουργού, ογκολόγου και πιθανώς και ακτινοθεραπευτή.
Κυστικοί όζοι
Οι κυστικοί όζοι είναι αρκετά συνηθισμένοι και έχουν μικρότερες πιθανότητες να είναι κακοήθεις απ’ ότι οι συμπαγείς όζοι. Μπορεί να κρύβεται κάποια κακοήθεια αν υπάρχει κάποιο συμπαγές κομμάτι σε έναν κυστικό όζο και αν παρατηρούμε ότι, ενώ γίνεται παρακέντηση και η κύστης αδειάζει, αλλά μετά από λίγο καιρό «ξαναγεμίζει», πρέπει να γίνεται με τη βοήθεια υπερήχου παρακέντηση του συμπαγούς κομματιού εντός της κύστης.
Αυτόνομα αδενώματα
Οι θερμοί όζοι που λειτουργούν αυτόνομα είναι κατά κανόνα καλοήθεις. Οι όζοι αυτοί λειτουργούν ανεξάρτητα από τον υπόλοιπο αδένα και υπερπαράγουν θυρεοειδικές ορμόνες. Συνήθως, ο υπόλοιπος αδένας υπολειτουργεί, γιατί αυτοί οι όζοι κυριαρχούν και κάνουν την υπόφυση να μη στέλνει σήμα στον υπόλοιπο αδένα. Κλινικά, ο ασθενής έχει συνήθως εικόνα υπερθυρεοειδισμού. Η αντιμετώπιση είναι είτε χειρουργική αφαίρεση του συγκεκριμένου όζου αν το μέγεθός του είναι σχετικά μεγάλο (πάνω από 2,5-3 εκατοστά) ή θεραπεία με ραδιοϊώδιο, που έχει αρκετά καλά αποτελέσματα και είναι πολύ απλούστερη σαν διαδικασία.
Θεραπεία καταστολής της TSH
Ορισμένες φορές χρησιμοποιείται η θεραπεία με Τ4 για να μειωθεί η TSH, η οποία αποτελεί έναν παράγοντα ανάπτυξης του θυρεοειδή γενικά, έτσι ώστε να μειωθεί το μέγεθος των όζων. Αυτή η μέθοδος χρησιμοποιούνταν περισσότερο παλαιότερα, αλλά όχι τόσο τώρα. Ο λόγος είναι ότι δεν υπάρχουν αρκετά επιστημονικά δεδομένα που να δείχνουν ότι είχε κάποιο σημαντικό αποτέλεσμα. Επιπλέον, υπάρχει ο κίνδυνος άτομα κατά τα άλλα υγιή και με φυσιολογική θυρεοειδική λειτουργία, να βρεθούν σε μια κατάσταση τεχνητού υπερθυρεοειδισμού, με αρκετά σημαντικές αρνητικές συνέπειες για το σώμα. Έτσι κι αλλιώς, η ανάπτυξη του θυρεοειδή αδένα είναι αρκετά πολύπλοκη, δεν εξαρτάται μόνο από την TSH, άρα η καταστολή της δεν σημαίνει ότι θα έχει αποτέλεσμα στην μείωση του μεγέθους των όζων.